Le cellule di fibroblasti promuovono lo sviluppo dell’artrite reumatoide. La scoperta che due popolazioni distinte di fibroblasti influenzano diversi aspetti della malattia nei topi ha implicazioni per gli sforzi per sviluppare trattamenti clinici.
Kimimaro possiede la Manipolazione delle Ossa, una straordinaria abilità innata che persino il suo clan temeva. La sua abilità genetica consiste nel saper modificare a piacimento la forma delle proprie ossa tramite il controllo delle cellule che le generano questa caratteristica lo rende perfetto soprattutto per il combattimento ravvicinato, ma anche per quello a distanza, infatti è in grado di sparare dalle mani piccoli e letali proiettili d’ossa.
L’obbiettivo dei ricercatori è in maniera simile ottenere un migliore controllo nel processo di rigenerazione formazione di ossa e cartilagini corporee, in modo da poter sviluppare terapie per patologie complesse come l’artrite
L’artrite ed il logoramento del meccanismo locomotorio:
Un’artrite è una qualsiasi condizione infiammatoria che coinvolge una o più articolazioni.
 Le articolazioni sono strutture anatomiche che mettono in reciproco contatto due o più ossa e che sono fondamentali per le funzioni di sostegno e mobilità dello scheletro umano.
Le articolazioni sono strutture anatomiche che mettono in reciproco contatto due o più ossa e che sono fondamentali per le funzioni di sostegno e mobilità dello scheletro umano.
Esistono numerosi tipi (o forme) di artrite. Le cause che ne inducono la comparsa possono avere natura traumatica, metabolica, infettiva, autoimmune o idiopatica.
In particolare a noi oggi interessa l’artrite reumatoide.
L’artrite reumatoide è una malattia infiammatoria cronica, sistemica ed invalidante, ad eziologia non chiaramente definita, ma verosimilmente di origine autoimmune.
Colpisce prevalentemente le articolazioni simmetriche, ma anche tendini, sinovia, muscoli, borse ed altri tessuti dell’organismo.
I sintomi comunemente associati all’artrite reumatoide interessano le sedi articolari e comprendono gonfiore, sensazione di calore, dolore alla palpazione e limitazione nei movimenti.
L’artrite reumatoide è da due a tre volte più frequente nelle donne rispetto agli uomini e, in generale, insorge a un’età compresa tra i 40 ed i 60 anni; può comunque iniziare in epoca più precoce o tardiva.
Colpisce dall’uno al due per cento della popolazione, ma è meno comune dell’artrosi, una malattia tipica dell’invecchiamento dovuta alla progressiva usura delle cartilagini articolari.
Allo stato attuale non esiste una cura universale e definitiva in grado di debellare l’artrite reumatoide. Attraverso un trattamento appropriato, mirato alla riduzione del dolore, alla rivisitazione delle proprie abitudini comportamentali e alla prevenzione delle lesioni articolari, è comunque possibile convivere con la malattia e mantenere una buona qualità di vita.
Lo studio pubblicato su Nature tuttavia propone buone prospettive per dare una soluzione alla patologia.
Considerata la sua complessità, il trattamento dell’artrite reumatoide richiede la collaborazione di più figure professionali, tra le quali spicca quella del reumatologo, un medico specializzato nella cura delle persone affette da questa malattia.
L’artrite reumatoide si sviluppa perché, in un soggetto geneticamente predisposto, un evento scatenante ambientale attiva una risposta auto-immune; si assiste così a un’attivazione anomala del sistema immunitario, che colpisce le articolazioni causando infiammazione cronica e conseguente danno articolare.
Tra i possibili fattori ambientali scatenanti rientrano alcune infezioni virali (Human Herpes Virus 6 ed Epstein-Barr Virus), stress, fumo di tabacco e cattiva igiene orale (parodontiti con proliferazione di Porphyromonas gingivalis). Non è chiaro se bassi livelli di Vitamina D rappresentino un possibile fattore di rischio o una semplice conseguenza della malattia.
Il ruolo dei fibroblasti:
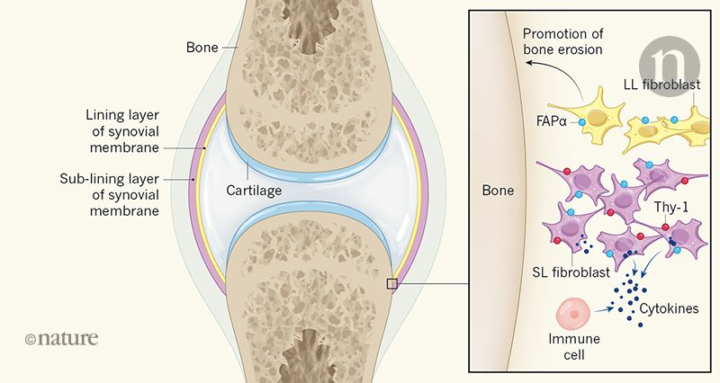
I fibroblasti sono un tipo di cellula presente in tutti i tessuti del corpo. Aiutano a mantenere l’integrità strutturale dei tessuti connettivi secernendo il collagene proteico e altri componenti del materiale che comprende la matrice extracellulare, la quale fornisce supporto alle cellule vicine. Nonostante il loro ruolo cruciale nel mantenere una sana architettura dei tessuti, sta diventando sempre più chiaro che i fibroblasti possono anche contribuire all’infiammazione e alle lesioni dei tessuti in una varietà di malattie autoimmuni, tra cui l’artrite reumatoide (una condizione caratterizzata da infiammazione persistente, erosione ossea e distruzione di cartilagine nelle articolazioni. Le prove indicano che la progressione dell’artrite reumatoide è guidata da due popolazioni di fibroblasti che hanno profili di espressione genica distinti, si trovano in diverse regioni dell’articolazione e contribuiscono a diversi aspetti della malattia.
In precedenza non era chiaro se una singola popolazione di fibroblasti contribuisse alla distruzione delle articolazioni osservata nell’artrite reumatoide o se fossero coinvolti diversi tipi di fibroblasti con attività funzionali distinte, come sembra essere il caso di altre malattie in cui i fibroblasti hanno ruoli chiave . Per studiare questo, Croft e colleghi hanno esaminato campioni della membrana sinoviale (strati di cellule che circondano un’articolazione) da persone con artrite reumatoide. Hanno scoperto che l’alta espressione della proteina FAPα in questi tessuti era fortemente legata allo sviluppo della forma progressiva della malattia.
Un po’ di biochimica:
Studiando un modello murino di artrite, gli autori hanno usato una tecnica di imaging per tracciare l’espressione di FAPα nelle cellule. Ciò ha dimostrato che livelli più elevati di espressione di FAPα sono correlati a una maggiore gravità del gonfiore infiammatorio delle articolazioni della caviglia. È stato scoperto che le cellule che esprimono FAPα migrano verso l’osso e la cartilagine: un comportamento preliminare per le cellule che causano distruzione lì.
Per caratterizzare i fibroblasti che esprimono FAPα, gli autori hanno usato una tecnica chiamata citometria di massa. Ciò ha consentito loro di identificare due popolazioni distinte nell’articolazione, con una popolazione residente nella membrana sinoviale in una regione chiamata strato di rivestimento (LL) e l’altra situata nello strato di rivestimento secondario (SL). Il fatto che la proteina Thy- 1 (anche conosciuta come CD90) sia stata espressa da queste cellule ha offerto un modo per distinguere tra le due popolazioni, perché l’espressione di Thy-1 è associata solo alle cellule della SL. Croft et al., hanno scoperto che entrambe queste popolazioni cellulari aumentavano nelle articolazioni del topo quando si sviluppava l’artrite, con il numero di fibroblasti nella SL correlato con la gravità dell’infiammazione e il numero di fibroblasti nella LL associati al danno della cartilagine. Ciò ha fornito dati cruciali che indicano che diverse popolazioni potrebbero avere ruoli in aspetti distinti dell’artrite reumatoide.
1 (anche conosciuta come CD90) sia stata espressa da queste cellule ha offerto un modo per distinguere tra le due popolazioni, perché l’espressione di Thy-1 è associata solo alle cellule della SL. Croft et al., hanno scoperto che entrambe queste popolazioni cellulari aumentavano nelle articolazioni del topo quando si sviluppava l’artrite, con il numero di fibroblasti nella SL correlato con la gravità dell’infiammazione e il numero di fibroblasti nella LL associati al danno della cartilagine. Ciò ha fornito dati cruciali che indicano che diverse popolazioni potrebbero avere ruoli in aspetti distinti dell’artrite reumatoide.
Gli autori hanno studiato se vi fossero altre indicazioni che queste due popolazioni cellulari rappresentavano sottoinsiemi unici con ruoli funzionali distinti. Usando il loro modello di topo ed eseguendo il sequenziamento dell’RNA a cellula singola di cellule isolate dalla membrana sinoviale al picco dell’infiammazione (che sono state isolate in un modo che escludeva le cellule immunitarie), gli autori hanno identificato cinque gruppi cellulari che avevano profili di espressione genica distinti. Un gruppo corrispondeva alle cellule che esprimono FAPα, T-1 carenti nella LL e le altre quattro erano distinte sottopopolazioni delle cellule che esprimono FAPα e T-1 nella SL. Queste cellule SL esprimevano molti geni che codificano molecole di segnalazione chiamate citochine, che sono associate alla funzione del sistema immunitario e all’infiammazione. Al contrario, le cellule della LL esprimevano i geni associati alla cartilagine e all’erosione ossea. Questi modelli distintivi di espressione genica hanno suggerito che le due popolazioni cellulari potrebbero svolgere funzioni non sovrappostein vivo .
Per valutare il ruolo funzionale dei fibroblasti, gli autori hanno utilizzato il loro modello murino di artrite per impoverire i fibroblasti durante le fasi di inizio e mantenimento della malattia. L’esaurimento di tutti i fibroblasti che esprimono FAPα ha portato a una sostanziale riduzione del numero di cellule nella membrana sinoviale, suggerendo una riduzione generale dell’infiammazione. La perdita di cellule che esprimono FAPα era anche correlata a una riduzione dello spessore dell’articolazione della caviglia rispetto a quella negli animali in cui i fibroblasti non erano stati impoveriti.
Test e sorprese:
Sorprendentemente, la riduzione dell’infiammazione sinoviale e della distruzione articolare, che è stata quantificata valutando il grado di perdita di cartilagine e ossa, è stata osservata se i fibroblasti si esaurivano presto o tardi nel corso della malattia. Questa protezione dalla progressione della malattia era correlata con una perdita di entrambe le popolazioni di fibroblasti, ma non con una perdita di periciti, un tipo di fibroblasto trovato associato ai vasi sanguigni. La ridotta infiammazione è stata accompagnata da una diminuzione delle cellule immunitarie come neutrofili, monociti e macrofagi, che sono i principali motori dell’infiammazione. È interessante notare che i macrofagi nella membrana sinoviale dei topi con deplezione di cellule FAPα avevano un modello di espressione genica che è caratteristico di uno stato anti-infiammatorio. Ciò solleva la questione se i macrofagi associati alla malattia sono una fonte di citochine pro-infiammatorie e anche se queste cellule acquisiscono un profilo anti-infiammatorio quando il numero di cellule che esprimono FAPα è ridotto. Tuttavia, ciò non è stato specificamente confermato dagli autori.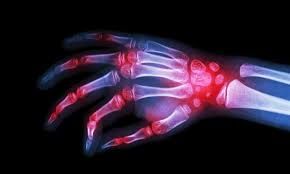
Per testare direttamente i contributi individuali delle due popolazioni di fibroblasti, gli autori hanno isolato le cellule che esprimevano o mancavano il Tuo-1 e le iniettavano nelle articolazioni infiammate dei topi artritici. I topi che hanno ricevuto fibroblasti che esprimono il Tuo 1 hanno sviluppato un’artrite infiammatoria più grave, ma non una distruzione ossea o cartilaginea maggiore di quanto non fosse il caso degli animali che non hanno ricevuto un trapianto cellulare. Al contrario, l’iniezione di fibroblasti privi del Tuo-1 non ha influenzato il livello di infiammazione, ma l’erosione ossea è stata maggiore di quanto non fosse negli animali che non avevano ricevuto un trapianto. Gli autori hanno concluso che il sottogruppo di fibroblasti che esprimono il T-1 ha guidato l’infiammazione producendo citochine, mentre il sottogruppo di fibroblasti privo del T-1 ha contribuito alla distruzione delle ossa e della cartilagine.
Per verificare se i loro risultati potrebbero avere rilevanza per la malattia umana, gli autori hanno esaminato campioni di cellule della membrana sinoviale di persone con artrite reumatoide o osteoartrite – una forma di artrite caratterizzata da danno articolare ma poca o nessuna infiammazione. Hanno scoperto che le persone con artrite reumatoide avevano una popolazione più ampia di fibroblasti che esprimono FAPα e Thy-1 rispetto alle persone con osteoartrite. Studi futuri dovrebbero determinare se i fibroblasti che esprimono FAPα ma mancano del T-1 sono presenti in numero maggiore nella LL sinoviale delle persone con artrite reumatoide o osteoartrite rispetto alla LL delle persone sane, perché questo non è stato specificamente esaminato dagli autori, ma è previsto dal loro modello.
Questi risultati entusiasmanti sollevano la possibilità che possano essere sviluppate strategie cliniche per l’esaurimento selettivo, la sostituzione mirata o la conversione funzionale delle sottopopolazioni di fibroblasti. Tali approcci potrebbero un giorno offrire opzioni terapeutiche non solo per l’artrite reumatoide, ma per una vasta gamma di malattie infiammatorie croniche.


