In occasione del centenario della scoperta dell’insulina, Science ha dedicato un numero speciale al diabete, alla sua cura e alla sua gestione clinica.

Un centenario dopo, gli avanzamenti scientifici hanno espanso la nostra conoscenza di questa malattia e le opzioni terapeutiche oggi disponibili, nonostante ci siano ancora molte sfide da affrontare. Tra le principali conquiste scientifiche si ricordano i test genetici e il profiling degli autoanticorpi per identificare i soggetti a rischio, nonché l’uso di terapie immunomodulanti per rallentare i sintomi.
La scoperta dell’insulina
Nonostante ci siano ancora numerose dispute e polemiche circa la paternalità della scoperta scientifica, oggi si suole attribuire tale merito a Frederick Banting, chirurgo ortopedico canadese, che nel 1921 descrisse la molecola e le sue proprietà ormonali assieme a Charles Best e John MacLeod della Università di Toronto. Le evidenze scientifiche relative al diabete affondano le radici cliniche nella antica Grecia quando si era soliti assaggiare l’urina del paziente per valutare se era dolce, sintomo della patologia. Col passare dei secoli, i livelli di sete del paziente, associati alla dolcezza delle urine, divennero i capisaldi per la diagnosi empirica della malattia. Mentre i fisiologi del XIX secolo compresero che il pancreas era coinvolto nella malattia, bisognò aspettare l’esperimento di due fisiologi del 1890 che rimossero il pancreas da un cane. I risultati mostrarono forte sete, chetoacidosi, coma e urine diluite, tutti sintomi riconducibili alla misteriosa patologia.
Edward Sharpey-Schäfer fu il primo ad indagare le caratteristiche fisiologiche e funzionali delle isole del Langerhans postulando l’esistenza di una sostanza, da lui chiamata insulina, che avesse un ruolo nella patologia fino ad allora studiata.
Basandosi sulle osservazioni empiriche, Banting decide di fare una prova per valutare se le secrezioni di queste isole potessero essere impiegate nel trattamento del diabete. Il medico infatti aveva notato che gli altri scienziati fallivano nell’isolare la molecola perché il compartimento esocrino del pancreas, deputato alla digestione duodenale dei grassi, degradava le sostanze chimiche. Pertanto, Banting decise di suturare i dotti pancreatici, inducendo una auto-digestione del parenchima esocrino pancreatico, causando involuzione e fibrosi delle ghiandole che producevano il succo pancreatico. Le isole di Langerhans che, invece, restavano intatte, potevano essere isolate e il loro secreto estratto per il trattamento del diabete.

Biogenesi e struttura dell’insulina
L’ormone insulinico presenta 51 residui peptidici sintetizzati dalle cellule beta delle isole del Langerhans e contengono due differenti catene, note come A e B, connesse fra loro da ponti disolfuro. In realtà la insulina matura rappresenta un prodotto post-traduzionale di un precursore a singola catena, noto come proinsulina. Ci possono essere numerose mutazioni a carico della sintesi e della maturazione della molecola di insulina. La maggior parte dei casi riguarda un impreciso folding della molecola che risulta in uno stress del reticolo endoplasmico (ER) e la morte delle cellule beta (con riduzione del parenchima secernente e quindi tendenza al diabete tipo 1), solitamente ad insorgenza nel periodo neonatale.
L’insulina è stato il primo ormone peptidico ad essere stato scoperto e descritto. Abel riuscì a cristallizzarne la molecola nel 1926, mentre Jensen ed Evans ne identificarono la fenilalanina terminale nella catena B, dimostrando che l’insulina fosse una proteina. Con la definizione della sequenza aminoacidica svolta da Sanger alla metà degli anni ’50, si comprese che l’insulina fosse un eterodimero a doppia catena, con una catena A di 21 peptidi e una catena B di 30 peptidi, legate da due ponti disolfuro (A7/B7 + A20/B19). Inoltre, si dedusse la presenza di un legame disolfuro intracatena nella A (A6-A11).
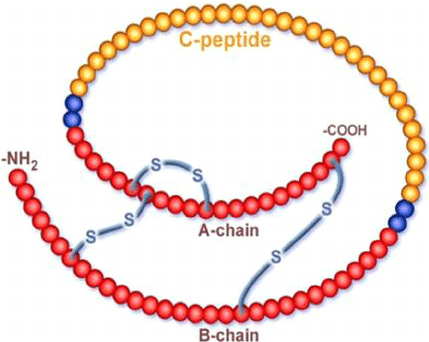
Come accennato precedentemente, l’insulina deriva dalla proinsulina, caratterizzata dalla presenza delle due catene A e B, tenute insieme da una porzione intermedia, detta catena C, che lega le altre due. Il dominio C cambia in lunghezza a seconda della specie vertebrata ed è circondata da residui dibasici, solitamente Arg/Arg oppure Lys/Arg. La proinsulina viene clivata in corrispondenza di questi punti da un enzima simile alla tripsina, liberando il peptide C, che viene usato come strumento di dosaggio per la diagnosi di diabete mellito tipo 1.
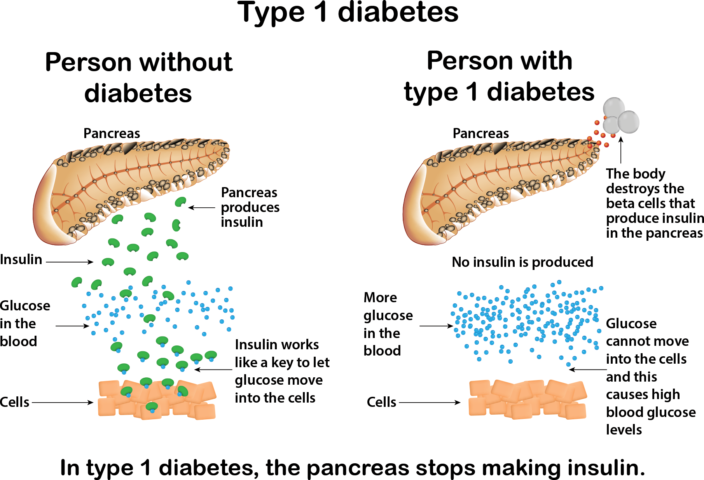
Diabete tipo 1: importanza dell’insulina
Il diabete tipo 1 prevede che il pancreas non stia producendo insulina, o che non ne stia producendo abbastanza per l’omeostasi corporea. L’insulina è un ormone che aiuta il glucosio del sangue ad entrare le cellule nel nostro corpo, sfruttandolo come fonte di energia. Senza insulina, il glucosio ematico non entra nelle cellule e si accumula in circolo, causando problemi e sintomi molto gravi tipici della condizione diabetica. Il diabete tipo 1, detto precedentemente diabete insulino-dipendente o diabete giovanile, viene solitamente diagnosticato nei bambini/adolescenti, ma potrebbe tecnicamente insorgere a qualsiasi età. Ha una prevalenza molto più bassa rispetto al diabete tipo 2, soltanto del 5-10%, ed ancora oggi non si conosce un metodo assolutamente efficace per prevenirne l’insorgenza anche se ottimi metodi potrebbero essere condurre una vita atletica e sportiva, tenere sotto controllo i parametri glicemici, fare controlli di routine frequenti dal medico ed apprendere le basi per il self-management della patologia a lungo termine.
Il diabete tipo 1 viene causato da una reazione autoimmune che distrugge le cellule beta del pancreas deputate alla sintesi dell’insulina e questo fenomeno potrebbe andare avanti per mesi o anni prima che i sintomi si manifestino. Alcune persone, inoltre, sono carrier di alcuni geni che li rendono più propensi a sviluppare il diabete tipo 1. Venendo esposti ad un trigger ambientale, come un virus, si potrebbe causare l’insorgenza di una infiammazione che distrugge le cellule beta, favorendo la condizione diabetica.